Vereinfacht gesagt bedeutet «Impingement», dass sich etwas eingeklemmt hat. Oder: «Zwei Knochen kommen aneinander», wie es Dr. med. Csaba Forster-Horváth, Belegarzt an der Hirslanden Klinik Birshof , in der Gruppenpraxis LEONARDO ausdrückt. Im Fall des Fall Hüftimpingements der Schenkelhals und der Gelenkpfannenrand. Das kommt daher, weil sich die Form dieser Knochen verändert hat. Es ist ein relativer Überschuss entstanden, der nun im Weg ist und dazu führt, dass der Schenkelhals bei Beugung mit Innenrotation der Hüfte gegen den Pfannenrand stösst. Dies beschädigt den Gelenkknorpel; die Gelenklippe (Labrum), die den Pfannenrand wie eine Art Dichtungsring umschliesst, kann abreissen. Und das verursacht Schmerzen.
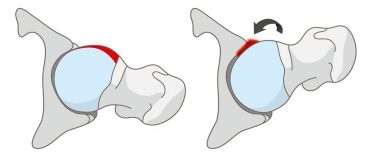
Femoroazetabuläres Impingement: Bei Beugung der Hüfte kombiniert mit Innenrotation stösst der Schenkelhals an den Pfannenrand, welche den Knorpel angreift.
Herr Dr. Forster-Horváth, wen betrifft diese Diagnose?
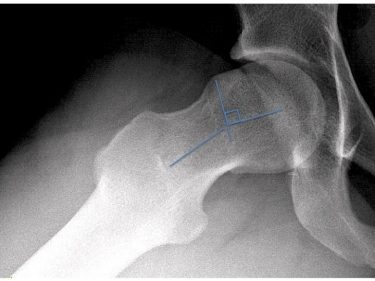
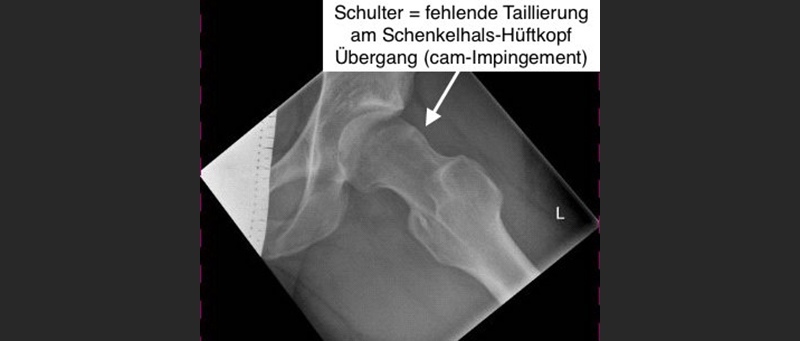
Die Achse des Schenkelhalses und des Hüftkopfes (blau) stimmen nicht überein. Letzterer ist abgekippt.
Dr. med. Forster-Horváth: Oft sind es junge, sportlich sehr aktive Männer, aber auch Frauen. Das hat am ehesten damit zu tun, dass sich ihre Knochen während der Pubertät im intensivsten Wachstum befanden, während sie gegebenenfalls Leistungssport betrieben haben. Unter Umständen kann der Hüftkopf am Schenkelhals abkippen und in dieser falschen Position fest werden. Auch unabhängig vom Sport kann die knöcherne Deformität auf hormoneller Basis entstehen.
Es gibt bestimmte Bewegungen, die eine solche Einklemmung an der Hüfte begünstigen: Etwa, wenn man schnell rennt und dann plötzlich abbremst und die Richtung wechselt. Das ist beim Fussball- Eishockey, Handball oder Tennisspielen der Fall.
Der durchschnittliche Impingement-Patient ist also zwischen 20 und 30. Aber auch deutlich ältere Personen können daran leiden. Hier ist es jedoch besonders wichtig, eine Arthrose auszuschliessen.
Wie macht sich ein Hüftimpingement bemerkbar?
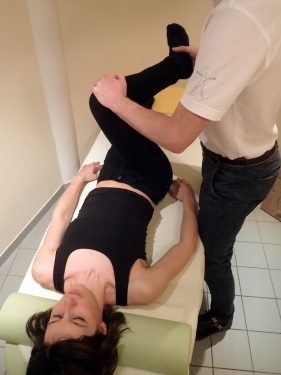
Ein Hüftimpingement verursacht positionsabhängige Schmerzen – bei der Untersuchung werden diese getestet.
Dr. med. Forster-Horváth: Meistens schleichend, es kann aber auch durch einen Verdrehunfall der Hüfte, wie beim Snowboarden, auftreten. Plötzlich hat man Schmerzen beim Sitzen, man kann nicht mehr so einfach ins Auto einsteigen. Irgendwann hat man auch bei oder nach dem Sport Schmerzen in Hüfte und Leiste oder man kann sich nicht mehr schmerzfrei die Socken und Schuhe anziehen.
Wenn man bei Bewegungen Schmerzen spürt, geht man am besten schon bei den ersten Anzeichen zum Arzt, zunächst zur Abklärung. Denn wartet man zu lange, kann es zum Abbau des Gelenkknorpels kommen, also zum Beginn der Arthrose.
Tatsächlich gibt es bei 60% der Arthrose-Patienten eindeutige Zeichen, dass ihr Leiden mit einem Impingement begonnen hat.
Wie behandelt man ein Hüftimpingement?
Dr. med. Forster-Horváth: Der Patient erhält eine Vollnarkose oder Spinalanästhesie. Er liegt auf einem speziellen Operationstisch, welcher hilft, das Gelenk zu öffnen, sodass der Chirurg darin arbeiten kann. Wir verwenden die Arthroskopie, also die Schlüsselloch-Technik: Es werden zwei bis vier 1.5 cm lange Schnitte in die Haut gemacht und darüber die Arbeitsinstrumente und eine Kamera eingeführt.
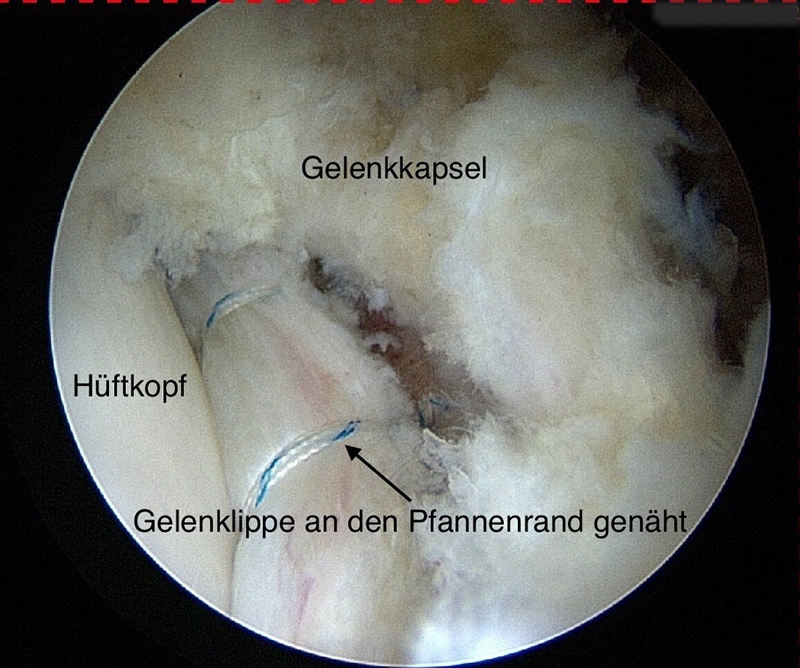
Die Knochenüberschüsse am Gelenkpfannenrand oder Schenkelhals werden mit einer 5 mm grossen Fräse nach MRI-Planung abgeschliffen. Der Hüftkopf muss zum Schluss auch zum Schenkelhals hin dreidimensional abgerundet sein. Ist die Gelenklippe gerissen, wird sie genäht oder ersetzt.
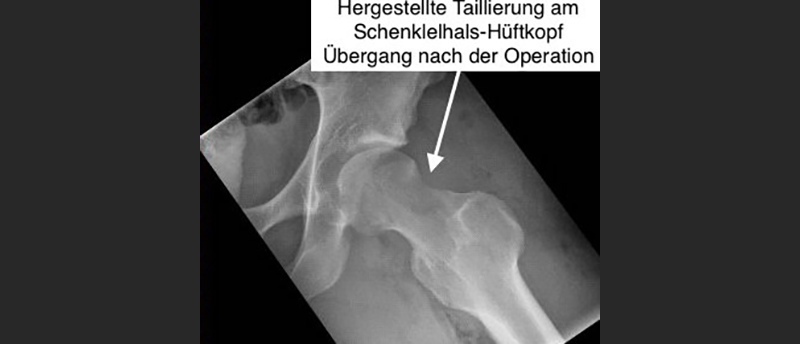
- Röntgenbild nach der Operation
- Präoperatives Röntgenbild: Knochenüberschuss am Schenkelhals-Hüftkopf-Übergang
- Postoperatives Röntgenbild: Knochenüberschuss abgeschliffen, Taillierung hergestellt, um grösseren, einklemmungsfreien Lauf des Hüftgelenkes zu erlauben.
- genähte Gelenklippe
Wenn es nötig ist, glättet der Chirurg zudem den Gelenkknorpel. Es besteht auch die Möglichkeit, die Regeneration des fehlenden Knorpels zu unterstützen. Mit Hilfe eines Bildwandlers können wir überprüfen, ob wir den gewünschten Effekt erzielt haben, also ob die Einklemmung behoben werden konnte. Auch wird das Gelenk in die Einklemmungsposition gebracht, so können wir sehen, ob das Problem beseitigt ist. Der Eingriff dauert je nach Aufwand 1,5 bis 2,5 Stunden.
Herr Dr. Forster-Horváth, aber Ihr Vorgehen unterscheidet sich etwas von anderen.
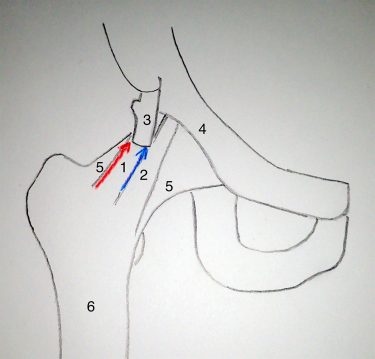
Der Zugang zum Gelenk wird durch Längsspaltung der Gelenkkapsel geschaffen (rote und blaue Linie), ohne die Integrität der Kapselbänder zu gefährden. 1 und 2: das stärkste Band des Körpers (Ligamentum iliofemorale, Teil der Kapsel); 3: Sehnenansatz; 4: Beckenknochen; 5: Gelenkkapsel; 6: Oberschenkelknochen.
Dr. med. Forster-Horváth: Ja, es geht dabei um den Zugang zum Gelenk. dabei muss die Gelenkkapsel und damit das Ligamentum iliofemorale, das dickste Band des menschlichen Körpers, durchtrennt werden. Traditionell schneiden die Chirurgen es quer durch, und in 70 Prozent der Fälle nähen sie es auch nicht wieder zusammen. Studien zeigen jedoch, dass das Hüftgelenk damit leicht instabil werden kann. Das kann dem Patienten Schmerzen bereiten nach der OP.
Seit April 2015 gehe ich anders vor: Ich schneide das Band nicht quer durch, sondern mache einen Längsschnitt parallel mit/zu den Fasern des Bandes, um dessen Kontinuität und Belastbarkeit zu schützen. Es lässt sich so auch viel einfacher wieder zusammennähen, das Hüftgelenk bleibt also stabil.
Das kommt gerade jungen Patienten und Sportlern zu Gute, die hohe Anforderungen an ihre Gelenke stellen. Diese Methode entwickelte ich zusammen mit Herrn Dr. med. Richard Herzog während eines Fellowships am Luzerner Kantonsspital in Wolhusen.
Wie lange dauert es, bis sich der Patient erholt hat?
Dr. med. Forster-Horváth: Er kann bereits am Tag der OP wieder aufstehen und an Stöcken gehen. Diese braucht er etwa zwei Wochen lang. Ein Hobbysportler mit Bürojob kann nach vier bis sechs Wochen wieder arbeiten. Velofahren draussen ist ab der vierten Woche empfohlen, Joggen ab der 8. Woche. Fussball erst ab dem 3.-4. Monat. Dazu braucht es eine gezielte und intensive Physiotherapie, welche ganz wesentlich zum Erfolg beiträgt. Aber bei einem Profisportler dauert diese Phase viel länger: Er kann frühestens 5-6 Monate nach der OP überhaupt wieder Fussball, Eishockey oder Tennis spielen.
Kann es zu Komplikationen kommen?
Dr. med. Forster-Horváth: Es besteht ein gewisses Risiko einer Thrombose, wie bei allen Eingriffen an den unteren Extremitäten. Aber dem können wir medikamentös und durch Bewegung gut vorbeugen. Auch kann es sehr selten zu Verknöcherungen in den Weichteilen kommen. Das kann schmerzhaft sein. Auch dagegen geben wir vorbeugend Medikamente ab. Sollte aber doch eine OP nötig sein, um das Knochengewebe zu entfernen, dann ist die sehr viel kürzer und unkomplizierter als beim Hüftimpingement. Auch sehr selten entstehen Druckschäden, also, der Patient verliert an gewissen Stellen auf der Haut an Gefühl. Das geht aber wieder weg.
Wie kann man einem Hüftimpingement, einem Einklemmen der Hüfte, vorbeugen?
Dr. med. Forster-Horváth: Verhindern kann man es leider nicht. Einfach keinen Sport zu treiben, ist sicher keine Lösung. Aber das Bewusstsein muss da sein, dass ein Impingement schon sehr früh im Leben auftreten kann. Sporttrainer und Lehrpersonen etwa sollten ein Auge auf die Kinder haben, die bei ihnen trainieren, und aufhorchen, wenn eines sagt, es ziehe in der Leiste oder Ähnliches. So kann man frühzeitig diagnostizieren und mit grosser Wahrscheinlichkeit einen grösseren Schaden, eben etwa eine frühe Arthrose, verhindern.
Wie sieht die Zukunft aus, in welche Richtung wollen Sie sich in Ihrem Spezialgebiet entwickeln?
Dr. med. Forster-Horváth: Unser Augenmerk liegt auf jungen Leuten, die bereits einen Knorpelschaden haben, der bis auf den Knochen hinuntergeht. Oder bei denen sich der Gelenkknorpel abgelöst hat. Hier gibt es noch keine sichere Methode, um den Knorpel wieder herzustellen. Das ist eine grosse Herausforderung der Zukunft, hier muss dringend eine Lösung her und wir sind dran. In der Knie-Chirurgie wurde dieses Problem intensiver und länger erforscht, von diesen Ergebnissen können wir sicher profitieren.
Herzlichen Dank für das spannende Interview.